Громкое дыхание во сне у ребенка

 Ровное, спокойное дыхание собственного чада во сне – это то, о чем мечтает каждый родитель. Ведь тогда можно не сомневаться в том, что его самочувствие и здоровье в полном порядке. Но иногда во время сна этот физиологический процесс может осложняться сбивчивостью. Грудная клетка учащает свое движение, при этом начинают появляться странные и необычные звуки. И к такому явлению стоит отнестись серьезно. Шумное дыхание у ребенка во сне свидетельствует о различных нарушениях и протекающих внутренних недугах. Поэтому следует внимательно следить за общим состоянием грудничка, обращая внимания на другие симптомы.
Ровное, спокойное дыхание собственного чада во сне – это то, о чем мечтает каждый родитель. Ведь тогда можно не сомневаться в том, что его самочувствие и здоровье в полном порядке. Но иногда во время сна этот физиологический процесс может осложняться сбивчивостью. Грудная клетка учащает свое движение, при этом начинают появляться странные и необычные звуки. И к такому явлению стоит отнестись серьезно. Шумное дыхание у ребенка во сне свидетельствует о различных нарушениях и протекающих внутренних недугах. Поэтому следует внимательно следить за общим состоянием грудничка, обращая внимания на другие симптомы.
Причину нарушенного дыхания
Шумные и тяжелые вдохи у грудничков, не достигших возраста двух лет, может быть связано с физиологической особенностью их организма. Основной причиной такого нарушения становится повышенная эластичность самих тканей дыхательных путей. Если при этом ребенок хорошо кушает, ночью крепко спит и при этом не отстает в росте, тогда родителям не следует беспокоиться. При достижении ребенком полутора лет, хрящевая ткань гортани начнет уплотняться и проблема пройдет сама по себе. Если грудничок громко дышит во сне, то это может быть связано с некоторыми заболеваниями и патологиями. Это:
-
 ларингит острой формы;
ларингит острой формы; - ложный круп;
- пневмония.
Самой распространенной причиной того, что дети сталкиваются с проблемами дыхательной системы, является ларингит острой формы. Это заболевание считается опасным, но оно хорошо лечится. Развивается оно после перенесенной простуды, которая не была вылечена до конца. К остальным симптомам такого недуга можно отнести сухой, раздражающий глотку кашель, который со временем становится отрывистым и сиплым. Может пропасть голос, у малыша пропадает аппетит, во время глотания он испытывает боль.
Чтобы при таком заболевании облегчить состояние грудничка, нужно перед сном оставить ребенка в ванной комнате, которая наполнена горячими парами. Малыш должен дышать влажным воздухом в течение десяти минут. Такая процедура расширит просвет дыхательных путей и тем самым облегчит дыхание малышу.
При ложном крупе организм ребенка поражает вирусная инфекция, которая локализуется на уровне самой гортани. Протекающие воспалительные процессы вызывает отека этой области, из-за чего затрудняется дыхание. Детям особенно тяжело становится сделать вдох. Основой лечения в таком случае становится медикаментозная терапия, направленная на устранение инфекции.
Шумное дыхание у ребенка во сне может быть связано с пневмонией, протекающей в острой форме. При этом малыша беспокоить мучительный сухой кашель, появляется одышка, повышается температура, дыхание становится частым. Важно вовремя обратиться к врачу, чтобы комплексное лечение было назначено своевременно.
Другие причины
Тяжелые и шумные вдохи у детей, возникающее во сне, может быть причиной протекания некоторых детских инфекций. К таким заболеваниям можно отнести:
-
 ветрянку;
ветрянку; - корь;
- скарлатину;
- краснуху;
- коклюш;
- дифтерию.
При возникающем воспалительном процессе во время таких недугов затрагивается гортань и слизистая оболочка трахеи. В итоге просвет начинает сужаться. У грудничка во время ночного отдыха образуется дефицит кислорода. Именно по этой причине дыхание становится очень глубоким и тяжелым. Дополнительно может охрипнуть голос, появляется кашель лающего характера. Если вовремя не начать лечить основное заболевание, тогда происходит постепенное поражение всей дыхательной системы. Дыхание приобретает жесткость. Врач в таком случае помимо основного лечения назначает ингаляции на основе лекарственных трав.
Тяжелое дыхание во сне у ребенка иногда связано с возникающей аллергией. Помимо основного симптома на теле малыша начинают появляться маленькие красные пятнышки. Мягкие ткани могут отекать, прохождение воздуха затрудняется, усиливается слезотечение, ребенка может беспокоить аллергический насморк. Важно установить тип аллергена и исключить его контакт с грудничком. Также врач должен назначить лекарственные средства в зависимости от возраста, блокирующие аллергические приступы. Малышу становится тяжело дышать во сне, если в дыхательных путях возникает какое-либо препятствие. Чаще всего это бывает связано с тем, что там скапливается слизь, может присутствовать инородное тело, развивается воспаление легких. В этих случаях дыхание малыша становится приглушенным, его грудная клетка достаточно высоко поднимается и опускается, а сам ребенок моментами может задыхаться.
Обращать внимание на затрудненное дыхание малыша во сне необходимо тогда, когда при этом наблюдаются и другие патологические симптомы. Если же грудничок прекрасно себя чувствует, имеет отличный аппетит, то это расстройство имеет возрастной характер и в скором времени дыхательный процесс обязательно нормализуется.
Источник
Слово «стридор» происходит от латинского stridere, что означает «создать пронзительный звук, скрип», а в медицине так называют высокий звук, возникающий при дыхании малыша, когда воздух из легких проходит через суженные дыхательные пути.
Откуда берется стридор?
Причинами появления стридора может быть любое состояние, которое сопровождается закупоркой (частичной) дыхательных путей, например,
- заболевание ребенка, в том числе инфекционное;
- врожденная аномалия;
- попадание инородного тела в дыхательные пути.
По характеру отличают инспираторный – шумный звук, который слышится на вдохе, экспираторный – на выдохе, двухфазный – воспроизводится и на вдохе, и на выдохе.
По времени возникновения стридор бывает врожденным и приобретенным.
И наконец, по месту расположения сужения просвета – внегрудным (за пределами грудной полости) и внутригрудным (в грудной клетке).
Урок анатомии: что такое стридор?
У человека два внегрудных отдела. К первому относятся носоглотка, надгортанник, гортань, ложные голосовые связки. Они образованы из мягких тканей и мышц, которые не имеют поддержки в виде хряща. И в них обструкция (закупорка) дыхательных путей происходит очень быстро.
Другая часть внегрудного отдела простирается от голосовых связок до той части трахеи, где она входит в грудную клетку (внегрудной сегмент трахеи). Эта область имеет некоторую хрящевую опору, и поэтому частота возникновения закупорки в этой области меньше. Пространство под голосовыми связками, окруженное перстневидным хрящом, является самой узкой частью трахеи (диаметр около 5–7 мм), поэтому сужение прохода даже на 1 мм уменьшит площадь поперечного сечения на 75?% и увеличит сопротивление дыхательных путей в 16 раз.

Проблемные места
Самые частые заболевания, вызывающие острую обструкцию дыхательных путей вне грудной клетки, – это ложный круп (стеноз гортани), эпиглоттит (воспаление надгортанника), заглоточный абсцесс и дифтерия.
Внутригрудной стридор указывает на недуги, поражающие трахею (ту часть, которая находится внутри грудной клетки) и бронхи. Сжатие трахеи может привести к образованию шума на выдохе (экспираторному стридору). А сужение бронхов чаще всего приводит к формированию хрипов в бронхах (обструктивному бронхиту). Именно на этом уровне чаще всего случаются врожденные аномалии, закупорка из-за проникновения инородных тел, увеличенных лимфоузлов или опухолей.
История болезни
В истории развития заболевания важна каждая мелочь. Возраст появления первых симптомов стридора указывает на причину этого состояния. Как правило, врожденные аномалии (ларингомаляция, трахеомаляция) присутствуют с первых недель жизни малыша. Ларингомаляция – это одна из самых частых аномалий развития гортани, которая вызывает у малыша звучное (стридорозное) дыхание, одышку, ночные апноэ (остановки дыхания на несколько секунд), резкое ухудшение дыхания при плаче или нагрузке (например, сосании).
Аспирация (закупорка) дыхательных путей инородными телами происходит с детьми старше 6 месяцев, когда ребенок становится более самостоятельным и способен попробовать на вкус мелкие предметы. Опасность сохраняется до 2–3 лет. Это подтверждает исследование, в ходе которого обнаружили, что 85% детей с аспирацией были младше 3 лет. Если младенец растет рядом со старшими братьями и сестрами, то может, следуя их примеру, засунуть в нос или рот любую мелкую игрушку и оказаться в опасности.
Ложный круп (стеноз гортани) случается у детей от 6 месяцев до 3 лет, но не исключен и у младенцев до 3 месяцев, и у младших школьников.
Большинство заглоточных абсцессов приходится на возраст до 4 лет. Характерным возрастом для эпиглоттита раньше считался период от 2 до 7 лет. С момента введения массовой вакцинации от гемофильной инфекции пик болезни сдвинулся на младших школьников – детей старше 7 лет.
Острота и тяжесть стридора
Аспирацию инородным телом стоит заподозрить у малыша, когда дыхание ухудшается мгновенно, на фоне полного здоровья, без предшествующего заболевания. Стридор, осиплость голоса, лихорадка, сопровождающаяся другими симптомами катаральных явлений, – предполагают инфекционный процесс. К сожалению, тяжелые бактериальные инфекции могут прогрессировать очень быстро, что требует немедленной медицинской помощи.
Ложный круп имеет очень характерную картину уже в самом начале. Ребенок резко просыпается ночью с одышкой, осиплостью голоса и сильным лающим кашлем.
Это факт
Шумное дыхание становится результатом различных состояний – врожденных и приобретенных. Тщательный сбор сведений в историю заболевания и внимательный осмотр являются залогом успешного диагноза. В некоторых случаях могут потребоваться дополнительные методы обследования: рентгенография, компьютерная томография, бронхоскопия.
Хронические или повторяющиеся эпизоды стридора могут предполагать сдавление извне инородным телом, сосудистые аномалии в области гортани или опухоль. Астма также может проявляться повторяющимися эпизодами шумного дыхания, связанного с кашлем или физической нагрузкой.
.jpg)
Если эпизоды шумного дыхания возникают у ребенка во время сна, то вероятнее всего проблема находится в носовой полости. В частности, нужно оценить состояние миндалин и аденоидов.
Когда звонить врачу?
Сразу, как только у ребенка внезапно появляется шумное дыхание, особенно если только что малыш был здоров. Даже обычный ложный круп может стать угрозой для жизни крохи. Любое шумное дыхание должно быть оценено специалистом на предмет опасности. Если стридор обнаружен у новорожденного, то в абсолютном большинстве случаев – это врожденная аномалия, расположенная в трахее или дыхательных путях. А кроме того, стридор в этом возрасте может указывать на пороки в развитии сердечно-сосудистой или центральной нервной системы, паралич голосовых связок. Все эти проблемы относятся к жизнеугрожающим состояниям.
По факту проверки
В поисках правильного диагноза могут использоваться дополнительные методы исследования – рентгенография, компьютерная томография. Для выявления бронхиальной астмы предназначены функциональные тесты, в частности спирография. Но дети младшего возраста их выполнить не могут. Ребенок просто не поймет, что должен делать, он не воспримет просьбу врача.
При многих заболеваниях, сопровождающихся шумным дыханием, приходится проводить бронхоскопию с помощью гибкой трубочки с видеокамерой (бронхоскопа). Введя ее в бронхи, смотрят, что там происходит. Этот метод считается золотым стандартом диагностики заболеваний бронхолегочной системы. С помощью бронхоскопии выявляют и удаляют инородные предметы из дыхательных путей.
Решение вопроса
Нет единого способа лечения стридора, ведь он может сопровождать множество совершенно разных заболеваний и состояний. Стоит начать с терапии основного заболевания или состояния, которое и вызвало проблему, например, удалить инородное тело, попавшее в дыхательные пути. При стенозе гортани нужна ингаляция глюкокортикостероидов или адреналина, а также внутримышечное введение глюкокортикостероидов.
При бактериальных заболеваниях, таких как эпиглоттит, – использование антибиотиков и (редко, но возможно) искусственная вентиляция легких. При заглоточных абсцессах не обойтись без хирургического вмешательства (вскрывают этот абсцесс и удаляют содержимое) с последующим использованием антибиотиков. При бронхообструкции (сужении бронхов) требуются ингаляционные препараты, которые расширяют бронхи и улучшают скорость проведения воздуха по дыхательным путям.
Обнаружив врожденную аномалию, специалисты, как правило, некоторое время выжидают. Одни ситуации «рассасываются» с возрастом по мере взросления младенца, другие – нет. И тогда на помощь приходит хирургическая операция.
Памятка для родителей
- Внимательность мамы и папы спасет карапуза от попадания инородных предметов в дыхательные пути. Храните опасные предметы далеко от детей. Не давайте крохам мелкие твердые и круглые конфеты, фрукты и ягоды, которые они с легкостью проглатывают или вдыхают.
- Специальной профилактики ложного крупа не существует. Заболевание вызывается вирусом и возникает у детей вследствие особенностей строения гортани. Спастись можно, только избегая заражения вирусом, благодаря частому проветриванию квартиры и банальной гигиене – частое мытье рук, смена полотенец, ограничение контактов в период эпидемии.
- Прививка от гемофильной инфекции и дифтерии, которые проводятся в нашей стране в три, четыре с половиной, шесть и восемнадцать месяцев, действительно спасает от эпиглоттита и истинного крупа, развивающегося при дифтерии, когда пленки закрывают просвет дыхательных путей.
Источник
Затрудненное дыхание у ребенка может быть вызвано различными факторами, часть из которых к тому же обусловлена особенностями детского организма. Самым ярким признаком подобных нарушений является одышка. При ее возникновении у родителей малыша начинается паника, и во многих случаях она обоснована, ведь у ребенка действительно могут быть серьезные проблемы с дыханием. Вот почему так важно знать причины такого состояния и уметь оказать малышу первую помощь.

Проблема затрудненного дыхания у младенцев – явление нередкое
Специфика дыхательной системы у новорожденных
Органы дыхания напрямую контактируют с внешней средой, поэтому риск заболеваний в этой области достаточно высок (в том числе и у взрослых). Что касается новорожденных, то вероятность патологии (от заложенности носа до остановки дыхания во сне) обуславливается спецификой дыхательной системы младенцев.
Схема регуляции дыхания ребенка выглядит следующим образом:
- Стенки кровеносных сосудов снабжены большим количеством рецепторов, реагирующих на изменение состава крови;
- Ими фиксируется повышение уровня углекислого газа и уменьшение количества кислорода;
- Далее поступает сигнал в продолговатый мозг;
- Происходит возбуждение дыхательного центра;
- Он подает сигнал к сокращению дыхательной мускулатуры;
- Происходит первый вдох, грудная клетка расширяется;
- Для выдоха отдельного сигнала не требуется (он происходит автоматически), грудная клетка возвращается в прежнее положение.
Если на каком-либо этапе происходит сбой указанной цепочки, нарушается дыхание в целом.
Как можно видеть из выше представленной схемы, регуляция дыхания осуществляется посредством головного мозга (то есть ЦНС) и рецепторами (то есть периферической нервной системой).
У маленьких детей дыхание происходит всегда автоматически, в то время как у старших ребят и взрослых данный процесс может ими сознательно контролироваться, то есть человек задерживает вдох или выдох по собственному желанию, выбирает между поверхностным и глубоким, медленным или учащенным дыханием. В последнем случае «штурвал» управления передается коре головного мозга, которая отдает команды дыхательному центру. Еще одна особенность, свойственная младенческому возрасту, – неумение дышать ртом и сморкаться (поэтому заложенность носа может стать серьезной причиной нарушения дыхания у крохи).
Важно! У новорожденных деток, в особенности у тех, которые появились на свет раньше срока, дыхательная функция во время сна нестабильна. Подобная специфика объясняется незрелостью центральной и периферической нервной системы и, соответственно, несовершенством выполнения ими своих задач. Нестабильность процесса дыхания приводит к различным его нарушениям во время сна (например, развитию апноэ у младенцев).
Если у крохи наблюдается плохое дыхание во время сна, рекомендуется посчитать количество вдохов и выдохов, которые он делает за одну минуту. Суть в том, что для каждой возрастной группы существуют определенные нормы дыхания:
- От рождения до полугода – 60 вдохов и выдохов;
- От полугода до 12 месяцев – 50 вдохов и выдохов;
- От года до 5 лет – 40;
- От 5 лет до 10 лет – 25;
- В период с 10-14 лет нормой является 20 вдохов и выдохов в минуту.
Если частота дыхания ребенка превышает указанные нормы, то малыш, скорее всего, страдает одышкой.
Важно! Если у ребенка наблюдается одышка, необходимо как можно скорее выяснить причину отклонения и начать адекватную терапию. В противном случае возможно ухудшение состояния здоровья.
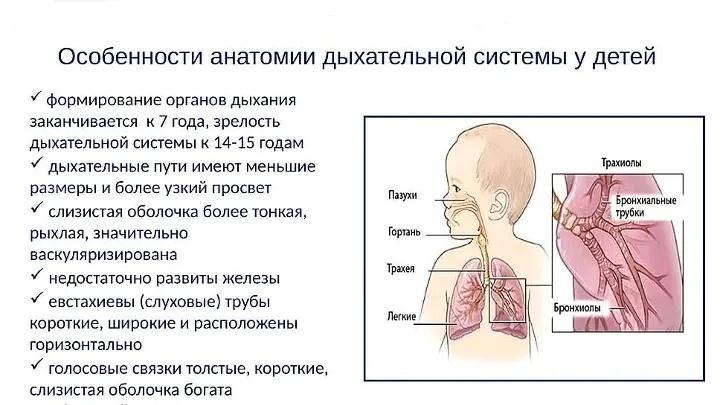
Дыхательная система у малышей
Симптомы тяжелого дыхания у ребенка
Довольно часто дети в младенческом возрасте страдают простудными заболеваниями, поскольку иммунитет крохи еще не приспособился к новым условиям и не может дать отпор внешним раздражителям. Кроме того, важнейшую защитную функцию играет микрофлора кишечника, которая также пока недостаточно сформирована.
При наличии инфекции верхних отделов дыхательной системы наблюдаются следующие симптомы:
- Насморк, который ведет к заложенности носа, и тем самым затрудняет дыхание (вследствие этого ребенку сложнее принимать пищу, сон становится прерывистым). Дети постарше начинают хватать ртом воздух, часто вздыхать, пытаясь восполнить недостаток кислорода;
- Снижение аппетита;
- Вялость;
- Плаксивость;
- Беспокойное поведение;
- Повышение температуры тела (иногда до 40 градусов);
- Кашель (чаще сухой). Находясь в положении лежа, грудничок начинает часто кашлять, хрипеть и буквально задыхаться.
На заметку. Подобные инфекции обычно не требуют специального лечения, основная терапия направлена на устранение симптомов заболевания. Простуда проходит самостоятельно через 3-7 дней.
Тяжелые вдох и выдох у ребенка, как следствие инфекционного поражения нижних отделов дыхательной системы, выражаются отдышкой. У маленьких детей в процесс включаются мышцы живота и шеи, межреберная мускулатура. Кроха раздувает ноздри, стараясь вдохнуть как можно больше воздуха. Заболевание сопровождается незначительным повышением температуры (бронхиты) или лихорадкой (характерно для пневмонии). Кашель постоянный, с выделением мокроты, не зависит от положения тела. В таких случаях обязательно требуется лечение.
Проблемы с дыханием могут возникать в виде аллергической реакции. Для таких состояний характерно отсутствие повышения температуры, наблюдаются выделения из носа, напоминающие водичку.
Затрудненное дыхание, как симптом бронхиальной астмы, характеризуется шумами: сипами, хрипами, свистом. Ребенок так громко дышит, что услышать можно даже на расстоянии. Данное состояние также сопровождается сухим и неинтенсивным покашливанием.
Дыхание, которое частично перекрывается находящимся в дыхательных путях инородным телом, может прерываться приступами мучительного кашля.
Необычное строение носовой перегородки, а также разрастание аденоидов характеризуются таким симптомом, как неполноценное носовое дыхание.

Симптомы затрудненного дыхания во сне
Возможные причины тяжелого дыхания
Состояние, при котором ребенку становится трудно дышать, чаще всего провоцируется различными внутренними патологиями, аллергией, вирусными и бактериальными инфекциями, повышенной физической нагрузкой, изменением состояния нервной системы.
Что касается новорожденных деток, то у них проблемы с дыханием нередко возникают во время кормления. Объясняется это обильным выделением носового секрета, которое свойственно младенческому возрасту. Жидкость забивает нос, что препятствует нормальному поступлению воздуха в легкие.
К затруднению дыхания у ребенка могут привести следующие причины:
- Бронхиальная астма;
- Муковисцидоз;
- Апноэ (остановка дыхания во сне);
- Попадание инородного тела в дыхательные пути;
- Необычное строение носовой перегородки;
- Разрастание аденоидов;
- Респираторный дистресс-синдром;
- Верхнечелюстной синусит;
- Анемия;
- Лишний вес, ожирение;
- Заболевания сердечно-сосудистой системы.
Во сне
Затрудненное дыхание во сне называют апноэ. Почти у 50% новорожденных детей наблюдается кратковременная остановка дыхания (до 20 секунд). Подобное состояние также характеризуется снижением мышечного тонуса, бледностью, замедлением сердцебиения, кроха может храпеть во сне. Апноэ чаще всего возникает у недоношенных малышей. Развитию патологии также способствуют следующие факторы:
- Перинатальная энцефалопатия;
- Сепсис;
- Судорожный синдром;
- Анатомические дефекты лица («заячья губа», «волчье небо», недоразвитая нижняя челюсть);
- Прием кормящей мамой определенных лекарств;
- Курение матери во время вынашивания будущего ребенка;
При кашле
Тяжелое дыхание у маленького ребенка и кашель могут быть следствиями простудного заболевания или бронхиальной астмы. При заражении верхних дыхательных путей ребенка обычно мучает сухой кашель, в то время как инфекции нижних отделов характеризуются кашлем с выделением мокроты. Бронхиальная астма сопровождается слабым сухим покашливанием.
При температуре
Тяжелое дыхание, которое сопровождается значительным или несущественным повышением температуры тела, может быть вызвано инфекционными заболеваниями верхних и нижних отделов дыхательной системы (бронхит, ангина, синусит, гайморит, пневмония и прочее).

Кашель у младенца
Другие возможные случаи
- Бронхиальная астма (грудничок хрипит, шумно дышит);
- Муковисцидоз;
- Попадание инородного тела в дыхательные пути (нередко дети во время игры умудряются засунуть себе в нос какой-либо маленький предмет, например, часть игрушки);
- Необычное строение носовой перегородки;
- Разрастание аденоидов;
- Респираторный дистресс-синдром, вызванный нарушением кровотока в легких (приводит к отеку органов дыхания). Данная проблема часто возникает у детей, мамы которых страдают патологиями сердечно-сосудистой системы, болеют сахарным диабетом;
- Верхнечелюстной синусит. Характерными признаками этого состояния являются гнусавость и выделение гнойного секрета из носа;
- Повышенная физическая активность, в результате которой снижается уровень гемоглобина в крови, а также уменьшается количество эритроцитов. Подобное состояние характерно для анемии (малокровия). Как следствие, у ребенка возникают одышка, упадок сил, бледнеют кожные покровы, появляются головные боли, нарушается сон, снижается аппетит;
- Лишний вес, ожирение. Дыхание чаще всего затрудняется во время физической нагрузки и после приема пищи;
- Заболевания сердечно-сосудистой системы.
Что делать родителям при тяжелом дыхании
Если маленький ребенок тяжело дышит во сне (апноэ), необходимо встряхнуть малыша, дунуть ему на лицо, чтобы активировать работу дыхательного центра. Если действия оказались бесполезны, необходимо приступить к реанимационным мероприятиям (искусственное дыхание и непрямой массаж сердца).
Если причиной того, что ребенок тяжело дышит, явилась заложенность носа, пазухи нужно прочищать ватными фитильками, смоченными растительным маслом (глубина введения – 1,5-2 см). При насморке носик закапывают специальными каплями, а также регулярно прочищают от соплей (для этого можно воспользоваться клизмочкой). Также рекомендуется чаще поить ребенка, поскольку потребление жидкости способствует освобождению носоглотки от слизи.

Прочищение носа у грудничка
Как предотвратить появление проблем
Если кроха страдает частыми и продолжительными апноэ, следует организовать совместный сон мамы и малыша. Это упростит наблюдение за состоянием дыхания и позволит немедленно оказать помощь.
Чтобы не допустить заложенность носа по причине простуды, следует избегать очагов распространения вирусной и бактериальной инфекций.
На заметку. Укреплению иммунитета малыша способствует грудное вскармливание.
Профилактикой простуды и образования корочек в носу ребенка служат регулярное проветривание помещения и увлажнение воздуха.
Поскольку одной из распространенных причин жесткого дыхания у грудничка является лишний вес, родителям нужно внимательно следить за правильностью кормления, соблюдать режим питания малыша, придерживаться здорового рациона, обеспечивать крохе возможность вести активный образ жизни.
Если карапуз страдает аллергией, необходимо свести к минимуму возможный контакт ребенка с аллергенами.
Важно! Если ребенок страдает серьезными патологиями, которые способны вызвать затрудненное дыхание, а также привести другим опасным состояниям, необходимо своевременно обратиться за медицинской помощью.
Тяжелое дыхание у ребенка может быть следствием различных состояний, как естественных, так и патологических. Важно знать, какие конкретные причины являются потенциальными провоцирующими факторами и, по возможности, осуществлять соответствующие профилактические мероприятия. Если есть сомнения или подозрения на серьезную патологию, лучше всего обратиться за консультацией к специалисту и начать лечить заболевание.
Видео
Источник

