Острая коронарная недостаточность внезапная смерть во сне
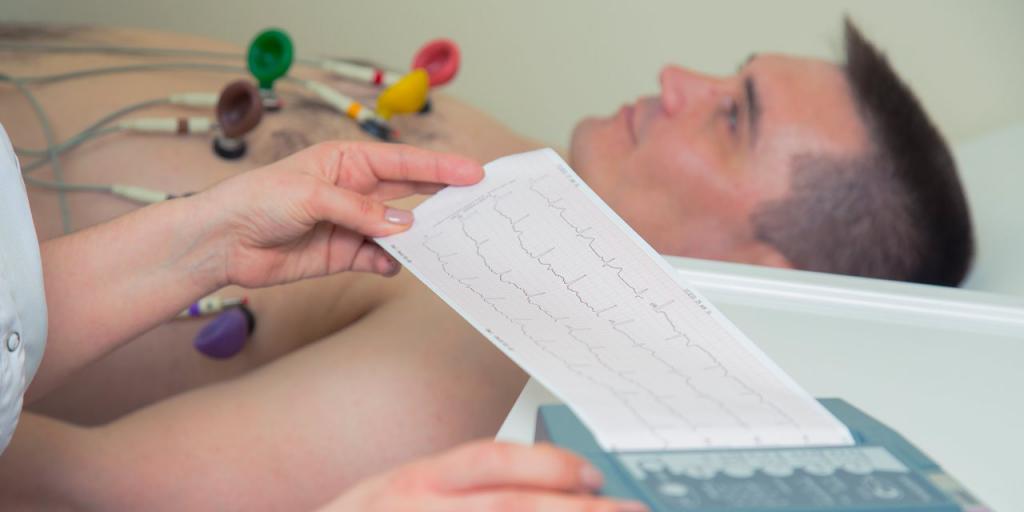
Под диагнозом внезапная коронарная смерть понимается неожиданная гибель пациента, причиной которой становится остановка сердечной деятельности.
Заболеванию чаще подвержены мужчины, возраст которых находится между 35-45 годами. Оно возникает у 1-2 пациентов детского возраста на каждые 100000 человек.
Причины и факторы риска
Основная причина ВС – это распространенный выраженный атеросклероз коронарных сосудов, когда в патологический процесс вовлекаются две и более основных ветвей.
Медики объясняют развитие внезапной смерти следующим образом:
- ишемия миокарда (в острой форме). Состояние развивается из-за избыточной потребности сердечной мышцы в кислороде (на фоне психоэмоционального или физического перенапряжения, алкогольной зависимости);
- асистолия – остановка, полное прекращение сердечных сокращений;
- сокращение коронарного кровотока из-за резкого спада артериального давления, в том числе во сне и в состоянии покоя;
- фибрилляция желудочков – мерцание и трепетание;
- нарушение функционирования электрической системы органа. Он начинает работать нерегулярно и сокращается с угрожающей для жизни частотой. Организм перестает получать кровь;
- среди причин не исключается возможность спазмирования коронарных артерий;
- стеноз – поражение основных артериальных стволов;
- атеросклеротические бляшки, постинфарктные рубцы, разрывы и надрывы сосудов, тромбоз.
 К факторам риска относят рассмотренные состояния:
К факторам риска относят рассмотренные состояния:
- перенесенный сердечный приступ, в ходе которого был поврежден большой участок миокарда. Коронарная смерть возникает в 75% случаев после инфаркта миокарда. Риск сохраняется на протяжении полугода;
- ишемическая болезнь;
- эпизоды потери сознания без определенной причины – синкопе;
- кардиомиопатия дилятационная – риск состоит в уменьшении насосной функции сердца;
- кардиомиопатия гипертрофическая – утолщение сердечной мышцы;
- заболевания сосудов, сердца, утяжеленный анамнез, высокий холестерин, ожирение, табакокурение, алкоголизм, сахарный диабет;
- тахикардия желудочковая и фракцией выброса до 40%;
- эпизодическая остановка сердца у пациента или в семейном анамнезе, в том числе блокада сердца, пониженная ЧСС;
- сосудистые аномалии и врожденные пороки;
- нестабильный уровень магния и калия в крови.
Прогноз и опасность
В первые минуты заболевания важно учесть, насколько критично снизился кровоток.
Если пациент не получает немедленную медицинскую помощь при острой коронарной недостаточности, развивается самый неблагоприятный прогноз – внезапная смерть.
Основные осложнения и опасности внезапной смерти сводятся к следующему:
- ожоги кожи после дефибрилляции;
- рецидив асистолии и фибрилляции желудочков;
- переполнение желудка воздухом (после искусственной вентиляции);
- бронхоспазм – развивается после интубации трахеи;
- повреждение пищевода, зубов, слизистой;
- перелом грудины, ребер, повреждение легочной ткани, пневмоторакс;
- кровотечения, воздушная эмболия;
- повреждение артерий при внутрисердечных инъекциях;
- ацидоз – метаболический и дыхательный;
- энцефалопатия, гипоксическая кома.

Узнайте все о типичных формах инфаркта миокарда, как они проявляются и чем отличаются от нетипичных, как вовремя распознать начало приступа.
Какие препараты назначаются после инфаркта миокарда, чем они помогут и какой образ жизни необходим для реабилитации? Все подробности — здесь.
Чем лечить стенокардию, какие препараты назначаются для поддержки сердца и что делать, чтобы облегчить приступы — читайте в нашей статье.
Симптомы перед возникновением синдрома
 Статистика показывает, что около 50% всех инцидентов возникает без развития предшествующих симптомов. Некоторые пациенты ощущают головокружение и учащенное сердцебиение.
Статистика показывает, что около 50% всех инцидентов возникает без развития предшествующих симптомов. Некоторые пациенты ощущают головокружение и учащенное сердцебиение.
Учитывая тот факт, что внезапная смерть редко развивается у лиц, не имеющих коронарной патологии, симптоматику можно дополнить рассмотренными признаками:
- утомляемость, ощущение удушья на фоне тяжести в плечах, давления в зоне груди;
- изменение характера и частоты болевых приступов.
Доврачебная помощь
Каждый человек, на глазах которого происходит внезапная смерть, должен уметь оказать первую доврачебную помощь. Основной принцип состоит в осуществлении СЛР – сердечно-легочной реанимации. Методика выполняется вручную.
Для этого следует реализовать повторные сдавливания грудной клетки, вдыхая воздух в дыхательные пути. Это позволит избежать мозговых поражений вследствие нехватки кислорода и поддержит пострадавшего до приезда реаниматологов.
Схема действий представлена в этом видео:
Тактика проведения СЛР показана в этом видео-ролике:
Дифференциальная диагностика
Патологическое состояние развивается внезапно, но прослеживается последовательное развитие симптомов. Диагностика реализуется в ходе осмотра больного: наличие или отсутствие пульса на сонных артериях, отсутствие сознания, набухание шейных вен, цианоз торса, остановка дыхания, тоническое однократное сокращение скелетных мышц.
Положительная реакция на реанимационные мероприятия и резкая отрицательная на их приостановку говорят об острой коронарной сердечной недостаточности.
Критерии диагностики можно свести к следующему:
- отсутствие сознания;
- на крупных артериях, в том числе сонной не прощупывается пульс;
- тоны сердца не прослушиваются;
- остановка дыхания;
- отсутствие реакции зрачков на источник света;
- кожные покровы становятся серыми с синюшным оттенком.
Тактика лечения
Спасти пациента можно только при экстренной диагностике и медицинской помощи. Человек укладывается на жесткое основание на пол, проверяется сонная артерия. Когда выявлена остановка сердца, реализуют технику искусственного дыхания и массаж сердца. Реанимацию начинают с единичного удара кулаком по средней зоне грудины.
Остальные мероприятия состоят в следующем:

- немедленная реализация закрытого массажа сердца – 80/90 нажимов в минуту;
- искусственная вентиляция легких. Используется любой доступный способ. Обеспечивается проходимость дыхательных путей. Манипуляции не прерывают более, чем на 30 секунд. Возможно интубирование трахеи.
- обеспечивается дефибрилляция: начало – 200 Дж, если нет результата — 300 Дж, если нет результата — 360 Дж. Дефибрилляция – это процедура, которая реализуется посредством специального оборудования. Врач воздействует на грудную клетку электрическим импульсом в целях восстановления сердечного ритма;
- в центральные вены вводится катетер. Подается адреналин – каждые три минуты по 1 мг, лидокаин 1.5 мг/кг. При отсутствии результата – показан повторный ввод в идентичной дозировке через каждые 3 мин;
- при отсутствии результата вводят орнид 5 мг/кг;
- при отсутствии результата – новокаинамид – до 17 мг/кг;
- при отсутствии результата – магния сульфат – 2 г.
- при асистолии показано экстренное введение атропина 1 г/кг каждый 3 мин. Врач устраняет причину асистолии – ацидоз, гипоксию и пр.
Больной подлежит немедленной госпитализации. Если пациент пришел в себя, терапия направлена на профилактику рецидива. Критерием эффективности лечения становится сужение зрачков, развитие нормальной реакции на свет.
Во время реализации сердечно-легочной реанимации все препараты вводятся быстро, в/в. Когда доступ к вене отсутствует, «Лидокаин», «Адреналин», «Атропин» вводятся в трахею, с увеличением дозировки в 1.5-3 раза. На трахее должна быть установлена специальная мембрана или трубка. Препараты растворяются в 10 мл изотонического раствора NaCl.
 Если невозможно использовать ни один представленный способ введения лекарств, медик принимает решение о проведении внутрисердечных инъекций. Реаниматолог действует тонкой иглой, строго соблюдая технику.
Если невозможно использовать ни один представленный способ введения лекарств, медик принимает решение о проведении внутрисердечных инъекций. Реаниматолог действует тонкой иглой, строго соблюдая технику.
Лечение прекращается в том случае, если в течение получаса нет признаков эффективности реанимационных мероприятий, больной не поддается медикаментозному воздействию, выявлена стойкая асистолия с многократными эпизодами. Реанимация не начинается, когда с момента остановки кровообращение прошло более получаса или если больной документально зафиксировал отказ от мероприятий.

Каковы первые признаки инфаркта у мужчин, первая помощь при этом заболевании, тактика оказания врачебной помощи — выясните все детали.
Расшифровка общего анализа крови у женщин, мужчин и детей представлена в нашей отдельной статье. Узнайте все, чтобы суметь понять по анализу, не требуется ли вам помощь.
Что означает высокий ферритин в крови, выявляемый с помощью биохимии крови? Читайте об этом здесь.
Профилактика
Принципы профилактики состоят в том, чтобы пациент, страдающий ишемической болезнью сердца, внимательно относится к своему самочувствию. Он должен отслеживать изменения физического состояния, активно принимать назначенные врачом медикаменты и придерживаться врачебных рекомендаций.
Для реализации подобных целей используется фармакологическая поддержка: прием антиоксидантов, предуктала, аспирина, курантила, бета-адреноблокаторов.
Больные с высоким риском развития ВС должны избегать состояний, когда предъявляется повышенная нагрузка на сердечно-сосудистую систему. Показано постоянное наблюдение врача ЛФК, так как двигательные нагрузки жизненно необходимы, но неправильный подход к их исполнению опасен.
Запрещается табакокурение, особенно во время стрессов или после физических нагрузок. Не рекомендовано долго находиться в душных помещениях, лучше избегать длительных перелетов.
Если больной осознает, что не в силах справиться со стрессом, целесообразно пройти консультирование с психологом, чтобы выработать метод адекватного реагирования. Потребление жирной, тяжелой пищи должно быт сведено к минимуму, переедание – исключено.
Ограничение собственных привычек, сознательный контроль состояния здоровья – это те принципы, которые помогут предотвратить острую коронарную недостаточность как причину смерти и сохранить жизнь.
Источник
Заболевания сердечно-сосудистой системы — одна из наиболее часто встречающихся причин внезапной смерти. Острая коронарная смерть составляет 15-30 % в структуре всех смертей. Это состояние опасно тем, что долго не дает о себе знать. Человек может жить, даже не подозревая о наличии проблем с сердцем. Поэтому каждый должен знать, почему возникает летальный исход. А также иметь представление об оказании первой помощи пострадавшему. Именно об этом и пойдет речь в статье.
Что собой представляет это состояние
Всемирная организация здравоохранения определяет внезапную, или острую, коронарную смерть, как летальный исход спустя максимум 6 часов после первых симптомов болезни. Причем, развивается это состояние у людей, которые считали себя здоровыми и не имели никаких проблем с сердечно-сосудистой системой.
Патологию такого характера относят к одной из разновидностей ишемической болезни сердца (ИБС) с бессимптомным течением. Внезапная смерть при острой коронарной недостаточности развивается у 25 % больных с «немым» течением ИБС.
В Международной классификации болезней данная патология находится в разделе «Болезни системы кровообращения». Код острой коронарной смерти по МКБ-10 — I46.1.
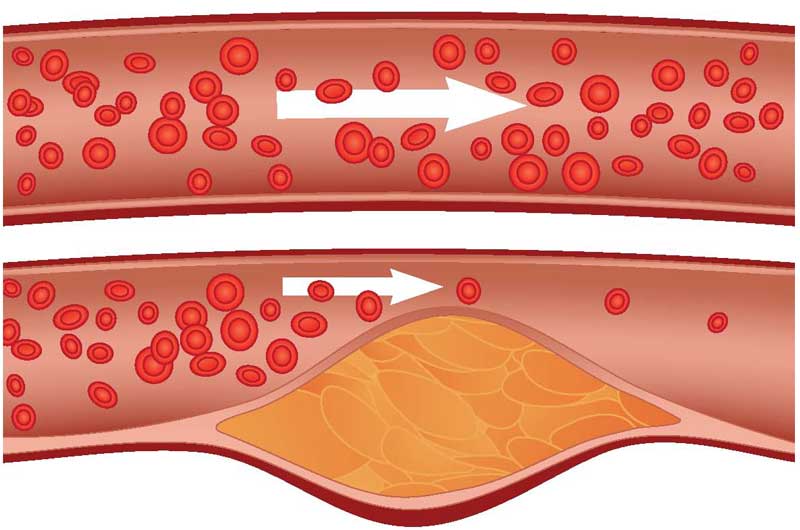
Основные причины
Существует ряд причин острой коронарной смерти. К ним относятся следующие фатальные изменения сердечного ритма:
- фибриляция желудочков (70-80 %);
- пароксизмальная тахикардия желудочков (5-10 %);
- замедление сердечного ритма и желудочковая асистолия (20-30 %).
Отдельно выделяют триггерные или пусковые причины смерти при острой коронарной недостаточности. Это факторы, которые повышают риск развития летального исхода заболеваний сердца и сосудов. К ним относятся:
- Ишемия миокарда, возникшая остро. Наблюдается при спазме коронарных сосудов, закупорке их тромбом.
- Чрезмерная активация симпатоадреналовой системы.
- Нарушение электролитного баланса в клетках сердечной мышцы. Особое внимание уделяют сниженной концентрации калия и магния.
- Действие токсинов на миокард. Прием некоторых лекарств может оказывать неблагоприятное действие на сердечную мышцу. Например, антиаритмические препараты первой группы.
Другие причины резкой смерти
Самая частая причина внезапной смерти — острая коронарная недостаточность, возникающая при ишемической болезни сердца и аритмии различного рода.
Но иногда больные умирают внезапно, никогда не имев нарушений ритма или каких-либо других заболеваний сердца. А при вскрытии не удается найти поражение сердечной мышцы. В таких случаях причиной может быть одно из следующих заболеваний:
- гипертрофическая или дилатационная кардиомиопатия — патология сердца с утолщением миокарда или увеличением полостей органа;
- расслаивающаяся аневризма аорты — мешкообразное выпирание стенки сосуда и ее дальнейший разрыв;
- тромбоэмболия легочной артерии — закупорка легочных сосудов тромбами;
- шок — резкое снижение артериального давления, сопровождающееся ухудшением поступления кислорода к тканям;
- попадание пищи в дыхательные пути;
- острые нарушения кровообращения в сосудах головного мозга.
Данные вскрытия
При исследовании тела патологоанатомом в 50 % случаев определяется наличие атеросклероза коронарных артерий. Это состояние характеризуется образованием жировых бляшек на внутренней стенке сосудов сердца. Они перекрывают просвет артерии, препятствуя нормальному току крови. Возникает ишемия миокарда.
Также характерно наличие рубцов на сердце, которые появляются после перенесенного инфаркта. Возможно утолщение мышечной стенки — гипертрофия. У некоторых определяется массивное разрастание соединительной ткани в мышечной стенке — кардиосклероз.
В 10-15 % случаев возможна закупорка сосуда свежим тромбом. Однако есть небольшая часть умерших, у которых при вскрытии так и не удается выяснить причину смерти.

Основные симптомы
Часто внезапная смерть при острой коронарной недостаточности не приходит так уж внезапно. Обычно ей предшествуют некоторые симптомы.
По словам родственников, многие больные перед смертью отмечали ухудшение общего самочувствия, слабость, плохой сон, проблемы с дыханием. У некоторых возникал сильный приступ ишемической боли. Такая боль появляется резко, она будто сжимает грудь, отдает в нижнюю челюсть, левую руку и лопатку. Но боли ишемического характера — редкий симптом перед смертью от острой коронарной недостаточности.
Многие больные страдали повышенным артериальным давлением или ишемической болезнью сердца в легкой степени.
В 60 % случаев смерть при патологии сердца возникает дома. Она никак не связана с эмоциональным потрясением или физической нагрузкой. Отмечаются случаи внезапной смерти во сне от острой коронарной недостаточности.

Методы диагностики
Если человека, которому угрожала смерть от острой коронарной недостаточности, удалось реанимировать, ему проводят ряд обследований. Это необходимо для назначения соответствующего лечения, который ликвидирует угрозу рецидива.
Для этого используют следующие диагностические методы:
- электрокардиографию (ЭКГ) — с ее помощью регистрируется сократимость сердечной мышцы и проводимость импульсов в ней;
- фонокардиографию — она характеризует работу клапанов сердца;
- эхокардиографию — ультразвуковое исследование сердца;
- ЭКГ с нагрузочными тестами — для выявления стенокардии и решения вопроса о необходимости хирургического вмешательства;
- холтеровское мониторирование — ЭКГ, которая снимается 24 часа в сутки;
- электрофизиологическое исследование.
Значение электрофизиологического исследования
Последний метод является наиболее перспективным в диагностике нарушений ритма сердца. Он представляет собой стимуляцию внутренней оболочки сердца электрическими импульсами. Данный способ не только позволяет установить причину угрозы смерти, но и дает возможность спрогнозировать вероятность рецидива приступа.
У 75 % процентов выживших определяется стойкая желудочковая тахикардия. Такой результат при электрофизиологическом исследовании говорит о том, что вероятность повторного приступа угрозы смерти составляет около 20 %. Это при условии, что тахикардия купируется антиаритмическими медикаментами. Если устранить нарушение ритма не удается, повторная угроза смерти наступает в 30-80 % случаях.
Если желудочковую тахикардию не удается вызвать стимуляцией, вероятность повторного приступа равна около 40 % при наличии сердечной недостаточности. При сохраненной функции сердца — 0-4 %.
Неотложная помощь: основные понятия
Первой помощью при острой коронарной смерти является сердечно-легочная реанимация. Базовые приемы реанимации должен знать каждый, чтобы иметь возможность оказать человеку помощь до приезда скорой.
Выделяют три основных этапа:
- А — обеспечение проходимости дыхательных путей;
- В — искусственное дыхание;
- С — непрямой массаж сердца.
Но прежде чем начать предпринимать какие-либо действия, проверяют наличие сознания у пострадавшего. Для этого его несколько раз громко зовут и спрашивают, как он себя чувствует. Если человек не отвечает, его можно несколько раз несильно потрясти за плечи и легонько ударить по щеке. Отсутствие реакции говорит о том, что пострадавший без сознания.
После этого проверяют пульс на сонной артерии и самостоятельное дыхание. Только при отсутствие пульсации сосудов и дыхания можно приступать к оказанию первой помощи.
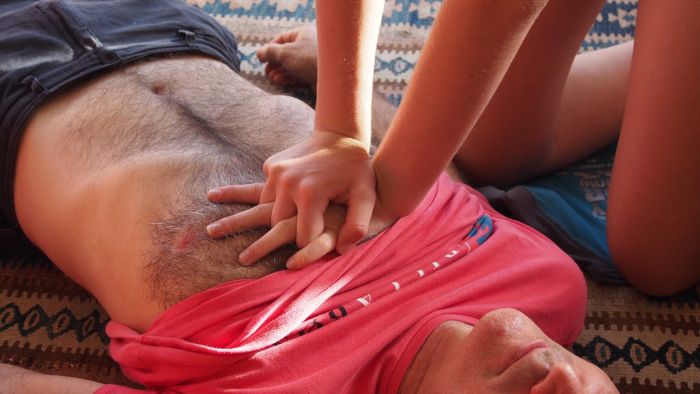
Неотложная помощь: этапы
Этап А начинается с очищения ротовой полости пострадавшего от слюны, крови, рвотных масс и прочего. Для этого нужно обмотать два пальца какой-то тканью и удалить содержимое ротовой полости. После обеспечивают проходимость верхних дыхательных путей. Одну руку кладу на лоб больного и закидывают голову назад. Второй поднимаю подбородок и выдвигают нижнюю челюсть.
Если дыхание все еще отсутствует, переходят к этапу В. Ладонь левой руки по прежнему лежит на лбу пострадавшего, а пальцы закрывают носовые ходы. Далее нужно сделать обычный вдох, обхватить своими губами губы пострадавшего и выдохнуть воздух ему в рот. С целью обеспечения личной гигиены рекомендуется положить салфетку или тряпочку на рот больного. Вдохи проводятся с частотой 10 — 12 за минуту.
Параллельно искусственному дыханию проводят непрямой массаж сердца — этап С. Руки кладутся на грудину между средней и нижней ее частью (чуть ниже уровня сосков). Кисти рук лежат одна на другой. После делают нажатия частотой 100 раз за минуту, на глубину 4-5 см. Локти должны быть выпрямлены, а основной упор приходится на ладони.
Если реаниматор один, нажатия и вдохи чередуются с частотой 15 к 2. Когда помощь оказывают два человека, отношение — 5 к 1. Каждые две минуты нужно проводить контроль интенсивности реанимации, проверяя пульс на сонной артерии.

Первичная профилактика
Любое заболевание легче предотвратить, чем вылечить. И чаще всего, когда появляются симптомы перед смертью от острой сердечной (коронарной) недостаточности, что-либо делать уже поздно.
Все профилактические мероприятия подразделяют на две большие группы: первичные и вторичные:
- Первичная профилактика острой коронарной смерти заключается в предотвращении развития ишемической болезни сердца.
- Вторичные меры направлены на ее лечение и профилактику осложнений.
В первую очередь необходимо модифицировать образ жизни. Изменить рацион питания, отказавшись от жареной и жирной пищи, копченостей и пряностей. Следует отдавать предпочтение растительным жирам, овощам с высоким содержанием клетчатки. Ограничить прием кофе и шоколада. Обязателен отказ от вредных привычек — курения и алкоголя.
Людям с лишним весом нужно похудеть, так как чрезмерная масса увеличивает риск появления заболеваний сердечно-сосудистой и эндокринной системы.
Также важна дозированная физическая нагрузка. Как минимум 1-2 раза в день нужно делать зарядку или гулять на свежем воздухе. Показано плавание, бег трусцой на небольшие дистанции, но не тяжелая атлетика.
Вторичная профилактика
Вторичная профилактика внезапной смерти заключается в приеме медикаментов, которые замедляют прогрессирование ишемической болезни сердца. Чаще всего применяются следующие группы препаратов:
- бета-блокаторы;
- антиаритмические;
- антиагреганты;
- антикоагулянты;
- препараты калия и магния;
- антигипертензивные.
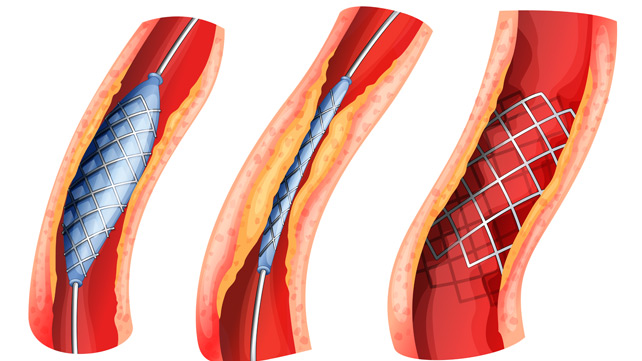
Также существуют хирургические способы профилактики внезапной сердечной смерти. Они применяются у лиц, находящихся в группе высокого риска. К таким методам относятся:
- аневризмэктомия — удаление аневризмы артерии;
- реваскуляризация миокарда — восстановление проходимости коронарных сосудов;
- радиочастотная абляция — разрушение очага нарушенного сердечного ритма при помощи электрического тока;
- имплантация автоматического деффибрилятора — устанавливается устройство, которое автоматически регулирует сердечный ритм.
Значение регулярного медицинского обследования
Каждому человеку следует как минимум 1 раз в год проходить медицинское обследование и сдавать анализ крови. Это позволит выявить заболевание еще на ранней стадии, до появления симптомов.
При наличии повышенного артериального давления нужно проконсультироваться с врачом. Тот назначит необходимые препараты. Больной должен принимать их регулярно, а не только при повышении давления.
Если в крови повышен уровень холестерина и липопротеинов низкой плотности, также показана консультация специалиста. Он поможет найти способ контроля за этим состоянием при помощи одной диеты или назначив дополнительно медикаменты. Это предотвратит развитие атеросклероза и закупорку коронарных сосудов жировыми бляшками.
Регулярная сдача анализа крови — простой метод профилактики ИБС, а значит, и острой коронарной смерти.
Прогноз
Вероятность оживления больного зависит от сроков предоставления первой помощи. Важна организация специализированных реанимационных бригад скорой помощи, которые за 2-3 минуты приезжают на место события.
Выживаемость среди успешно реанимированных за первый год жизни составляет 70 %. Обязательным является выяснение причины остановки смерти и ее устранение. Если специфическая терапия не проводится, вероятность рецидива равна 30 % в течение первого года и 40 % — за второй год. Если проводить антиаритмическую терапию или хирургическое лечение, вероятность рецидива составляет 10 и 15 % соответственно.

Но наиболее эффективным способом профилактики эпизода острой коронарной смерти является установка кардиостимулятора. Она снижает риск возникновения этого состояния до 1 %.
Источник


