Какие гормоны проверить при бессоннице
Читайте также:
Сон как доступный инструмент здоровья и успеха
Как встать с той ноги: 8 шагов для бодрого утра
Просыпаемся с Аюрведой
Хороший ночной сон – лучшее вложение, которое вы можете сделать в собственное здоровье. Это первые шаг на пути к улучшению самочувствия и поднятию энергии. Здоровый сон влияет на аппетит, вес, настроение и ваши гормоны.
Мы сотканы из ткани наших снов
Уильям Шекспир
Даже если вы правильно питаетесь, регулярно занимаетесь спортом и следуете всем остальным моим рекомендациям, при недостатке ночного сна, прерывистом или тревожном сне, вы будете чувствовать упадок сил.
Чаще всего мои пациенты отмечают, что качество их сна могло бы быть и лучше. Им сложно отключиться от повседневных забот, многие просыпаются несколько раз за ночь или просто встают с утра усталыми и разбитыми.
Некоторые ошибочно полагают, что с возрастом люди спят меньше, но это не совсем так. Вашему телу в любом случае необходим полноценный 7-8 часовой ночной сон.
Кстати, недостаток сна может стать не только причиной усталости, головной боли и подавленного самочувствия, но и является одним из факторов риска развития онкологических заболеваний. Было замечено, что люди, работающие в ночную смену в течение длительного времени, имеют повышенный риск заболеть раком.
Во время ночного сна происходит восстановление гормонов надпочечников, выброс гормона роста и мелатонина.
Существует ряд достаточно частых нарушений, приводящих к бессоннице. При этом нужно чётко понимать, какой тип бессонницы именно у вас. Сложно заснуть, просыпаетесь несколько раз за ночь или встаете с утра абсолютно в разбитом состоянии? Возможно, вы обычно спите нормально, но во время стресса сон куда-то пропадает.
Мелатонин – гормон здорового сна
Мелатонин – гормон, производимый в части мозга, называемой пинеальной железой. Он вырабатывается только в полной темноте, в период с 11 вечера до часа ночи. На производство мелатонина негативно влияют недосыпание, кофе и алкоголь.
С возрастом естественное снижение продукции мелатонина может приводить к тому, что становится все сложнее заснуть. Этот процесс начинается, как правило, после 25 лет, но были описаны случаи недостаточности мелатонина даже у детей! С другой стороны, при хроническом недосыпании мелатонин просто не успевает выработаться в нашем организме.
Кстати, мелатонин влияет на выработку гормона роста, оказывает anti-age и антистресс эффект, работает на увеличение мышечной массы и снижение общего содержания жира в организме. Он также влияет на выработку гормонов лептина и грелина, ответственных чувство сытости и голода. Не выспались – на следующий день переели.
Мелатонин напрямую связан с работой щитовидной железы. У пациентов, страдающих гипотиреозом, мелатонин снижается быстрее, чем у здоровых людей. Именно поэтому эта группа пациентов страдает бессонницей чаще.
Самый простой способ поддержать мелатонин на оптимальном уровне – ложиться спать до 23.00 и просыпаться рано.
Вы можете проверить свой уровень мелатонина в анализе слюны или мочи, но я предпочитаю эмпирически назначать сублингвальный (подъязычный) мелатонин, постепенно увеличивая дозу. Эта стратегия помогла многим моим пациентам.
Прогестерон
Итак, вы соблюдаете все рекомендации по здоровому сну. Вовремя и без особого труда засыпаете, но в 4-5 утра в голове звонит навязчивый будильник, и вы просыпаетесь. Мучаетесь пару часов или ¨висите¨ в социальных сетях. В 6.30-7.00 нужно вставать на работу. В 10.00 вы уже чувствуете себя разбитой, а трудиться надо весь день.
Знакомо?
Пожалуй, самая частая жалоба, с которой женщины после 35 обращаются ко мне, — это бессонница, особенно в районе 4-5 утра, перепады настроения, порой ярость, — «я раньше была довольной и спокойной, а сейчас я перестала спать! У меня стал ужасный характер!»
Прогестерон – женский половой гормон, вырабатывается в яичниках, плаценте и надпочечниках. В стандартной медицинской практике его, как правило, проверяют лишь во время беременности. Тем не менее, его недостаточность, особенно после 35-40 лет, может стать одной из важнейших причин ухудшения сна как у женщин, так и мужчин.
Прогестерон обеспечивает ряд жизненно важных функций:
- Балансирует эстрогены и гормоны щитовидной железы.
- Прогестерон – природный антидепрессант, который обеспечивает натуральный успокоительный эффект, улучшает качество и глубину сна.
Недостаточность прогестерона, как правило, развивается после 35 лет, но на фоне стресса этот процесс может значительно ускориться.
Основные клинические проявления недостаточности прогестерона:
- бессонница
- раздражительность
- тревожность
- усталость
- снижение либидо
Прогестерон в достаточном количестве может помочь женщине снизить повышенную тревожность, ослабить приступы головной боли и мигрени, улучшить качество сна.
В своей практике я чаще всего использую подьязычную форму прогестерона или таблетированную. В этом случае задействуются GABA рецепторы, в результате чего пациент спит лучше, снижается тревожность.
Несбалансированный режим питания
Ночные подъёмы могут быть обусловлены не только гормональной недостаточностью, но и несбалансированным режимом питания.
Например, чашка кофе на завтрак, еще более скромный обед и плотный королевский ужин, порой с вином и десертом. Как результат обилия углеводов во второй половине дня происходит пик, а затем спад инсулина, из-за чего может возникнуть снижение уровня сахара в крови ниже нормы (гипогликемия) в 2-3 часа ночи.
Это состояние может быть потенциально опасным. Организм реактивно повышает выработку гормона стресса кортизола для обеспечения распада гликогена в печени. Имитируется утренний пик кортизола, как результат, вы просыпаетесь, чаще с жутким чувством голода. Уснуть после столь раннего подъёма будет непросто.
Выход – сбалансировать питание, сократив прием углеводов на ночь, заменив их на овощи, белки и жиры.
Депрессия
Еще одна частая причина бессонницы. К сожалению, депрессия – это один из симптомов процесса снижения уровня серотонина в организме. Серотонин – гормон и нейромедиатор, обеспечивает осуществления связи между нервными клетками. Его часто называют «гормоном хорошего настроения» или «гормоном счастья». Отвечает за сон, настроение, аппетит, память, поведение и сексуальное желание. Благодаря серотонину мы можем ощущать удовольствие.
В стандартной медицинской практике принято лечить депрессию антидепрессантами, блокаторами серотониновых рецепторов. Я и сама не раз назначала пациентам антидепрессанты во время острой депрессии или при синдроме повышенной тревожности. Более того, в стандартной медицине, после постановки диагноза ¨депрессия¨, вам порекомендуют принимать антидепрессанты минимум в течение года, иногда и дольше.
Но кто задавался вопросом, почему у больных депрессией пациентов низкий уровень серотонина?
Для нормального производства серотонина организму необходимы 3 компонента:
- аминокислота триптофан
- витамин D
- солнечный свет
Серотонин образуется из аминокислоты триптофанf под влиянием солнечного света и витамина D. Именно этим можно объяснить осенне-зимнюю хандру. Мой профессор по психиатрии говорил, что, если бы каждому оплачивался зимний отпуск в теплые страны, заболеваемость депрессией значительно бы сократилась.
С другой стороны, львиная доля серотонина производится в кишечнике (более 80%). Такие состояния, как дисбактериоз или излишний рост патогенных микроорганизмов, синдром ¨дырявого кишечника¨, могут послужить серьезной причиной понижения уровня серотонина. Следовательно, пока не будет устранена проблема с кишечником, улучшения депрессии и качества сна ждать не следует.
Для определения уровня серотонина в организме можно провести клиническое исследование и сдать кровь из локтевой вены. Запомните, необходимо заранее подготовиться к анализу. Прийти в лабораторию натощак и за два дня до обследования исключить из рациона бананы и сыр.
Вы можете повысить выработку серотонина, увеличив потребление аминокислоты триптофана. Она содержится в какао и черном шоколаде, бананах, морепродуктах, орехах. Прогулки на свежем воздухе и занятие любимым хобби также могут помочь вам справиться с депрессией и бессонницей.
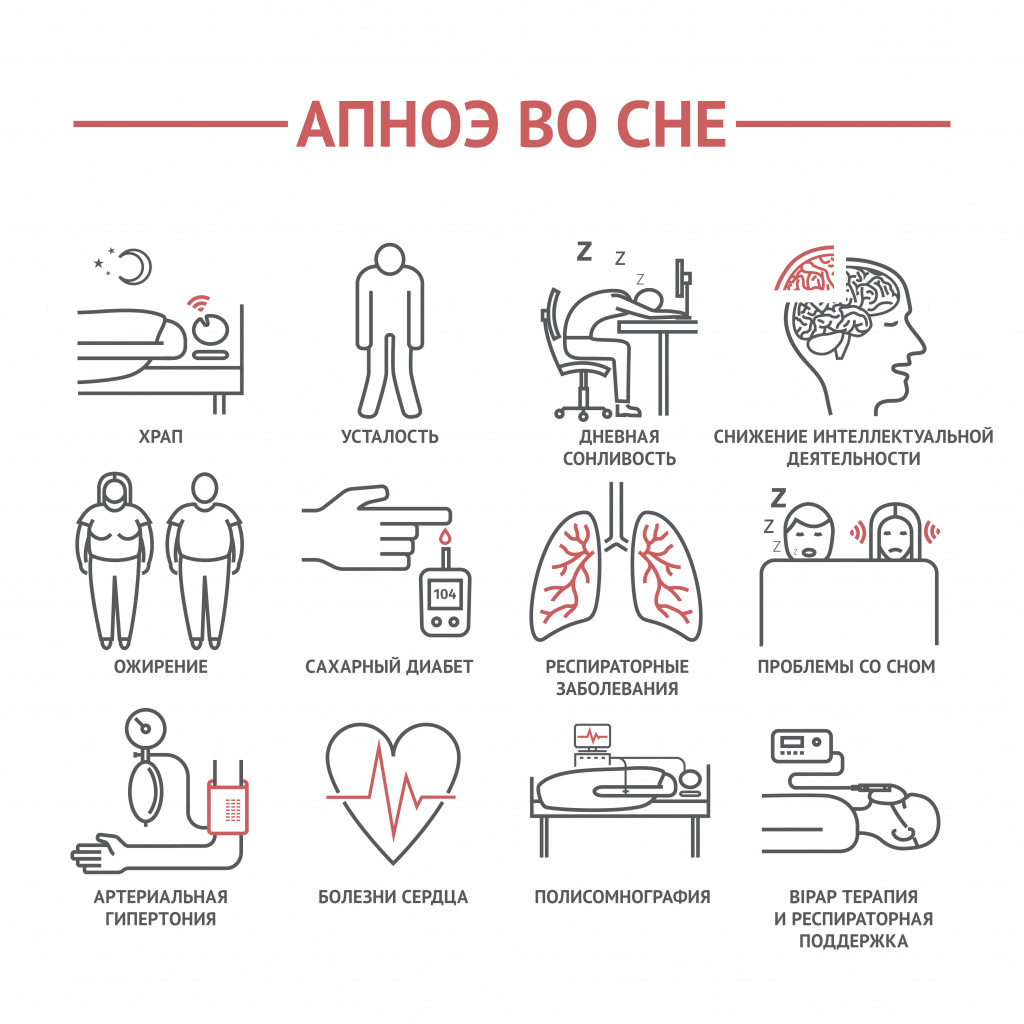
Синдром апноэ во сне, или чем опасен храп
Мой пациент Михаил всегда слегка похрапывал, как ласково говорила его супруга Наталья, ¨нежно посапывал¨. Но за последний год он поправился и стал во время сна делать такие паузы, что его дыхание пропадало на несколько минут. Затем он совершал страшный глубокий вдох, как будто хрюкая в это время, и вновь засыпал. Через некоторое время пауза повторялась, и так всю ночь. Стоит ли говорить, что наутро он просыпался разбитым и уставшим. Весь день проходил в борьбе с сонливостью. Михаил стал раздражительным, рассеянным и несобранным. После обеда обязательно ложился отдохнуть минут на 40.
Однажды, правда, он чуть не заснул за рулем автомобиля в пробке, что очень его обеспокоило.
Более всего эта ситуация волновала его супругу. Наталья просыпалась от страшных ночных вздохов мужа, теребила его во сне, но супруг мало реагировал на ее замечания.
На прием ко мне Михаила привела супруга. Невысокого роста, похожий на мистера Пиквика мужчина чуть старше 40, сидел передо мной, беспрестанно зевая и прикрывая глаза.
К сожалению, апноэ или паузы во время сна – это не только эстетическая проблема. Но и очень серьезное заболевание, сопряженное с высоким риском ухудшения памяти. Во время паузы может значительно повыситься артериальное давление, появиться аритмия.
Самые частые проявления апноэ во сне:
- дневная сонливость и усталость
- храп
- частое ночное мочеиспускание
- низкое либидо
- ухудшение памяти
Наиболее часто встречающаяся форма апноэ — обструктивна. Происходит закупорка дыхательных путей, сопровождающаяся паузами с отсутствием дыхания и храпа.
Человек может прожить без еды несколько недель. Но вот от дыхания отказаться невозможно.
Наиболее частая причина апноэ – лишний вес. Чем шире и короче шея, тем выше риск развития заболевания.
Для диагностики необходимо провести исследование сна на мониторе в клинике, где регистрируется количество дыхательных пауз, которые пациент совершает во время ночного сна.
Лечение разнообразное. Вам могут порекомендовать воспользоваться машиной, под давлением подающей воздух в носовые ходы (CPAP или BiPAP), либо провести небольшое хирургическое вмешательство, чтобы анатомически расширить зону обструкции. Но помните, что базовой терапией ВСЕГДА будет снижение веса.
Мы диагностировали Михаилу обструктивное апноэ, и я объяснила ему все риски, сопряженные с данным заболеванием. Мой пациент перепугался и всерьез занялся собственным здоровьем. За полгода он сбросил почти 15 кг. Операция ему не понадобилась. Михаил вновь почувствовал себя здоровым и полным сил, а его концентрация заметно улучшилась.
Прочие факторы бессонницы
Мои друзья-невропатологи часто рекомендуют убрать телевизор, компьютер и телефоны из спальни. Это может быть очень болезненно, но, на мой взгляд, это одна из самых действенных мер для достижения полноценного ночного сна.
Для тех полуночников, что привыкли засиживаться за работой или ток-шоу до 2 часов ночи, я рекомендую постепенно отойти от этой пагубной привычки и восстановить свои биологические часы. Я предлагаю таким пациентам каждую неделю ложиться спать минут на 30 раньше – до того момента, пока они не достигнут 8-часового непрерывного ночного сна.
Плохой ночной сон или его отсутствие может стать одной из причин развития онкологических заболеваний. Еще раз повторюсь, что те, кто работают по ночам или посменно, чаще болеют раком.
Вместо заключения
- Полноценный ночной сон – залог здоровья и активного долголетия. Во время ночного сна происходит восстановление надпочечников, выработка половых гормонов, гормона роста, мелатонина.
- Прогестерон может значительно улучшить качество ночного сна, он стимулирует GABA рецепторы, оказывая успокоительное воздействие на головной мозг. Подъязычной мелатонин в небольших дозах также может помочь вам справиться с бессонницей.
- Спросите вашего партнера, храпите ли вы. Если да, то вам может быть полезно пройти исследование на апноэ во сне.
- Еще одной из причин бессонницы может стать недостаток серотонина и аминокислоты триптофана. Последняя используется грамнегативными бактериями в вашем кишечнике при дисбактериозе и синдроме дырявого кишечника (leaky gut). Возможно, кому-то может понадобиться пройти тест на дисбактериоз.
- Крайне важно не жечь впустую ваше ночное топливо регулярно. Большинству людей необходим здоровый 7-8-часовой ночной отдых. Я уверена, что, выполняя вышеизложенные рекомендации, вы сможете значительно улучшить ваш сон.
Библиография
- Ivanenko A., et al.ЁMelatonin in children and adolescents with insomnia: a retrospective study.Ё Clin Pediatr (Phila). 2003 Jan-Feb;42(1):51-8.
- Maes M1,et al. ЁThe inflammatory & neurodegenerative (I&ND) hypothesis of depression: leads for future research and new drug developments in depression.¨ Metab Brain Dis. 2009 Mar;24(1):27-53. doi: 10.1007/s11011-008-9118-1. Epub 2008 Dec 16.
- Kecklund G1,2, Axelsson J3.ЁHealth consequences of shift work and insufficient sleep.Ё BMJ. 2016 Nov 1;355:i5210. doi: 10.1136/bmj.i5210.
- Bдckstrцm T1, et al.ЁParadoxical effects of GABA-A modulators may explain sex steroid induced negative mood symptoms in some persons.Ё Neuroscience. 2011 Sep 15;191:46-54. doi: 10.1016/j.neuroscience.2011.03.061. Epub 2011 May 13.
Читайте также:
Сон как доступный инструмент здоровья и успеха
Как встать с той ноги: 8 шагов для бодрого утра
Просыпаемся с Аюрведой
Фото
Мнение редакции может не совпадать с мнением автора.
В случае проблем со здоровьем не занимайтесь самолечением, проконсультируйтесь с врачом.
Нравятся наши тексты? Присоединяйтесь к нам в соцсетях, чтобы быть в курсе всего самого свежего и интересного!
Instagram Facebook VK
Telegram
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение сна — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нарушение сна (инсомния) – обобщенное понятие, под которым подразумевают плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение, что в итоге не способствует восстановлению работоспособности и снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у десятой части подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, более чем в половине случаев
При любых нарушениях сна развиваются усталость, подавленность, депрессия, снижаются внимание, память, жизненная активность.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную и вторичную бессонницу. При постановке диагноза первичной бессонницы отсутствуют органические, психиатрические и неврологические причины нарушения сна. В основе вторичной бессонницы лежат различные заболевания, прием возбуждающих препаратов или неблагоприятные условия.
Нарушения сна подразделяются на острые (преходящие), кратковременные (до полугода) и хронические (более полугода). Острое нарушение сна может возникнуть у любого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Острая инсомния трансформируется в хроническую у предрасположенных к этому людей. Факторами риска при этом служат: пожилой возраст, женский пол, постоянная продолжительность сна менее пяти часов, отсутствие работы, психологические и психиатрические нарушения, хронические заболевания.
Возможные причины
Трудности засыпания – наиболее частая жалоба пациентов. Желание спать, которое человек испытывает перед укладыванием в постель, уходит под влиянием самых разных причин.
Это могут быть неприятные мысли и воспоминания, невозможность найти удобную позу из-за беспокойства или ощущения дискомфорта, боли, зуда. Легкая дремота нарушается даже малейшим шумом, а иногда заснувший человек считает, что «ни минуты не спал».
Частая проблема при засыпании – беспокойство в ногах (синдром беспокойных ног). Пациенты отмечают неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног. Симптомы значительно ослабевают или исчезают при движении, например, при ходьбе или даже стоянии.
В последнее время возросла доля пациентов, у которых проблема с засыпанием возникает из-за употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также приема лекарственных препаратов (кофеина, психостимуляторов, некоторых антидепрессантов, нейролептиков, ноотропов – медикаментов, оказывающих стимулирующее действие на головной мозг).
Проблемы с поддержанием сна в основном заключаются в частых пробуждениях, после которых трудно уснуть, и ощущении поверхностного сна.
Причины пробуждения могут быть самыми разными: сны, страхи, кошмары, нарушение дыхания, сердцебиения, позывы к мочеиспусканию.
Хроническая бессонница может быть симптомом неврологических и психических заболеваний. Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
Частые пробуждения ночью могут быть результатом апноэ – кратковременной остановки дыхания во сне.
Одной из причин этого патологического процесса является храп. Из-за спадания тканей глоточного кольца при вдохе происходит кратковременная остановка дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.
Нарушение циркадного ритма почти всегда ведет к бессоннице. Такая ситуация возникает при сменной и вахтовой работе, а также у тех, кто вечером много времени проводит у телевизора или компьютера. Избыток света экранов в вечерние и ночные часы вызывает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
И, наконец, способствовать частому пробуждению могут сердечно-сосудистые (аритмии, артериальная гипертензия), легочные (хроническая обструктивная болезнь легких, ХОБЛ), костно-мышечные (артриты, ревматизм), мочеполовые (простатит, недержание мочи) и эндокринные заболевания.
Проблемы раннего утреннего пробуждения наблюдаются у пожилых людей, лиц, страдающих депрессивными расстройствами, паническими атаками. Как правило, сон прерывается в 4-5 часов утра и уже не возобновляется. Сразу же после пробуждения пациенты отмечают нахлынувший на них поток негативных мыслей. Утром и в течение дня жалуются на «разбитое» состояние, у них отмечается сниженная работоспособность, постоянная сонливость.
Диагностика и обследование
При диагностике нарушений сна в первую очередь следует понять, какой характер – первичный или вторичный – имеет бессонница. При этом следует учесть, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон надо принять во внимание такие факторы, как храп, избыточная масса тела, артериальная гипертензия, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые могут давать по ночам болевой синдром (ревматизм,
В случае подозрения на психиатрическое расстройство целесообразна консультация психотерапевта или невролога. Характерными признаками депрессивных состояний служат: сниженное настроение, апатия, повышенная утомляемость, нарушение концентрации внимания и памяти, заторможенность, пониженная самооценка, чувство вины.
При исключении сопутствующих заболеваний следует проанализировать условия засыпания (освещенность, температура воздуха, посторонние шумы).
Возникновение страха перед бессонницей, сомнения в возможности заснуть может свидетельствовать о первичной, или психофизиологической бессоннице. Этот недуг чаще всего обусловлен стрессом и проблемами в какой-либо сфере деятельности и не связан с другими заболеваниями или употреблением возбуждающих веществ.
При затруднении в диагностике врач может назначить полисомнографическое исследование.
Что следует делать
При любых формах бессонницы следует соблюдать ряд правил.
Желательно отказаться от употребления в вечернее время возбуждающих напитков, тяжелой трудноперевариваемой пищи. Нельзя ложиться спать в состоянии раздражения, гнева, обиды. Все физические упражнения лучше проделывать не позднее, чем за три часа до сна.

Желательно создать свой ритуал засыпания (прогулка перед сном, прохладный душ). Если не удается заснуть в течение получаса, не следует продолжать лежать в постели. Лучше заняться чем-то спокойным и возобновить попытку заснуть только при появлении такого желания.
Вставать желательно в одно и то же время, точно так же, как и ложиться, прибавляя к положенному времени сна 15-20 минут для расслабления.
К каким врачам обращаться
Чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна, необходимо обратиться к терапевту.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Лечение
Даже при выраженной бессоннице не следует начинать лечение со снотворных средств. Растительные препараты иногда помогают ничуть не хуже, при этом не создавая проблемы привыкания. Они не вызывают вялость и сонливость после пробуждения, не оказывают подавляющего действия на нервную систему.
Любые снотворные препараты следует принимать только по рекомендации врача.
Необходимо также уведомить врача о приеме других лекарств в связи с сопутствующими заболеваниями. Врач должен знать о таких состояниях, как затруднение дыхания или храп, поскольку это служит противопоказанием для назначения ряда снотворных.
Ни в коем случае нельзя употреблять спиртные напитки одновременно со снотворным – их взаимодействие может привести к необратимым изменениям в организме.
При появлении таких симптомов, как головокружение, неуверенность, ослабление внимания или сонливость после приема препарата необходимо сообщить об этом врачу. Следует помнить, что при приеме некоторых препаратов нельзя управлять транспортным средством и выполнять работу, связанную с повышенной концентрацией внимания.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Источник


